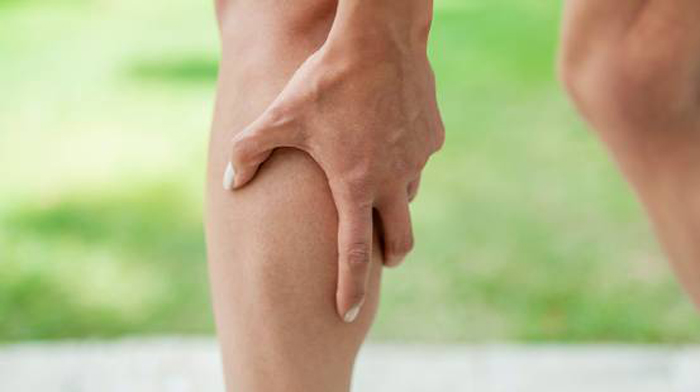
Viene detta ‘malattia delle vetrine’, poiché chi ne soffre è costretto ad arrestarsi mentre cammina per un dolore alla gamba, come un crampo, che costringe a frequenti pause. La scusa più frequente è quella di guardare le vetrine dei negozi. In termini tecnici, si parla invece di claudicatio intermittens, il sintomo più ricorrente dell’arteriopatia periferica. A causare la malattia sono occlusioni o restringimenti nelle arterie delle gambe. “È in assoluto la patologia vascolare più frequente – dichiara Adriana Visonà, presidente della Società Italiana di Angiologia e Patologia Vascolare – poiché in Italia colpisce 1 paziente su 5 sopra i 60 anni, cioè il 20% della popolazione”.
L’argomento è tra quelli al centro del XXXVIII Congresso Nazionale SIAPAV, in corso al Royal Carlton Hotel di Bologna fino al 26 novembre.
Il fatto che la malattia si manifesti con l’ostruzione delle arterie delle gambe è la punta dell’iceberg, poiché indirettamente sintomo di un’alta mortalità cardiovascolare. “Questo non solo per infarto – aggiunge la Dott.ssa Visonà – ma anche per ictus cerebrale. Purtroppo, per quanto riguarda questa patologia, c’è una grossa sottostima oltre che una scarsa consapevolezza. Eppure l’arteriopatia periferica è facilmente verificabile attraverso un semplice parametro, l’indice caviglia braccio (ABI, nell’acronimo inglese), che consiste nel rapportare la pressione della caviglia a quella del braccio. Con una spesa minima, quindi, si ha un’informazione molto importante sia sulla presenza della malattia, sia sulla sua gravità”.
I soggetti più a rischio sono quelli che hanno colesterolo e pressione alta, diabete, insufficienza renale e, ovviamente, i fumatori. Molto minore l’incidenza sui giovani, che possono essere toccati dal problema soprattutto se sussistono fattori genetici, per cui possono verificarsi situazioni di gravi malattie cardiovascolari arteriose anche in pazienti tra i 35 e i 45 anni.
“Al di là del rischio di infarto o ictus – aggiunge il Presidente SIAPAV – la qualità di vita di questi pazienti è molto scadente: basti pensare a come si è limitati semplicemente nell’attraversare una strada, a causa del male ai polpacci. Se passiamo poi agli stadi avanzati, quindi con ulcere o dolori notturni, la qualità di vita per loro diventa così scadente da essere paragonabile a quella di pazienti che hanno il cancro o lo scompenso di cuore”.
Ma qual è il giusto approccio per affrontare la malattia? “Nonostante il progresso medico – risponde la Dott.ssa Visonà – il paziente vasculopatico va affrontato con un team multidisciplinare, di cui faccia parte l’angiologo, il chirurgo vascolare, e l’emodinamista. Sembra ‘l’uovo di Colombo’, eppure è essenziale che queste tre figure lavorino insieme: le indicazioni per rivascolarizzare il paziente, con un intervento chirurgico o con angioplastica, devono essere appropriate. E questo può accadere solo se il paziente viene analizzato a 360 gradi, grazie alla presenza di un team multidisciplinare. Solo questa è un’organizzazione vincente”.